
Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
Fibroelastoza
Medicinski strokovnjak članka
Zadnji pregled: 05.07.2025
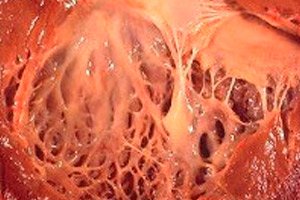
V medicini se izraz "fibroelastoza" nanaša na spremembe vezivnega tkiva telesa, ki pokriva površino notranjih organov in krvnih žil, ki jih povzroča motnja v rasti elastičnih vlaken. Hkrati se opazi odebelitev sten organov in njihovih struktur, kar nujno vpliva na delovanje vitalnih sistemov telesa, zlasti srčno-žilnega in dihalnega sistema. To pa posledično poslabša bolnikovo počutje, zlasti med fizičnim naporom, kar vpliva na kakovost in trajanje življenja.
Epidemiologija
Na splošno lahko bolezni, ki jih spremljajo spremembe vezivnega tkiva, ki povzročajo odebelitev membran in pregrad notranjih organov, razdelimo v dve skupini: srčno fibroelastozo in pljučno fibroelastozo. Srčna patologija je lahko prirojena in pridobljena; pri pljučni obliki bolezni govorimo o pridobljeni bolezni.
Pljučna fibroelastoza se začne razvijati v srednjih letih (bližje 55–57 let), čeprav je treba v polovici primerov izvor bolezni iskati v otroštvu. Značilno je »lahko« obdobje, ko so simptomi bolezni odsotni. Hkrati bolezen nima spolnih preferenc in lahko enako prizadene tako ženske kot moške. Za to precej redko patologijo so značilne spremembe v tkivih plevre in parenhima (funkcionalnih celicah) pljuč, predvsem v zgornjem režnju pljuč. Ker etiologija in patogeneza bolezni ostajata nejasni, bolezen uvrščamo med idiopatske patologije. V medicinski terminologiji se imenuje »plevroparenhimatozna fibroelastoza«. [ 1 ]
Srčna fibroelastoza je posplošeno ime za patologijo srčnih membran, za katero je značilno njihovo odebelitev in zmanjšana funkcionalnost. Prirojene oblike patologije so značilne po difuzni (razširjeni) odebelitvi notranje srčne membrane. To je tanko vezivno tkivo, ki obdaja srčno votlino (njene dele) in tvori njegove zaklopke.
Pri odraslih bolnikih se običajno diagnosticira žariščna oblika bolezni, ko je notranja površina srca prekrita z obliži močnejšega in debelejšega tkiva (lahko vključuje ne le zaraščena vlakna, temveč tudi trombotične mase).
V polovici primerov srčne fibroelastoze se ne odebeli le stena organa, temveč tudi zaklopke (bikuspidalna mitralna med atrijem in istoimenskim ventriklom, trikuspidalna aortna med levim ventriklom in aorto, pljučna med desnim ventriklom in pljučno arterijo). To pa lahko moti delovanje zaklopk in povzroči zoženje arterijske odprtine, ki je že tako majhna v primerjavi z drugimi votlinami srca.
V medicinski terminologiji se endokardialna fibroelastoza imenuje endokardialna fibroelastoza (prenatalna fibroelastoza, endokardialna skleroza, fetalni endokarditis itd.). Pogosto pa je v proces lahko vključena tudi srednja mišična plast srčne membrane. [ 2 ]
Anomalije v strukturi miokarda (mišična plast srca, sestavljena iz kardiomiocitov), genske mutacije in hudi infekcijski procesi lahko povzročijo pogosto obliko fibroelastoze, ko v proces ni vključen le endokard, temveč tudi miokard. Običajno se displastični procesi v endokardiju, ki jih povzročajo različni razlogi, pojavijo na meji njegovega stika z mišično membrano, kar moti kontraktilnost te plasti. V nekaterih primerih pride celo do vraščanja notranje plasti v miokard, zamenjave kardiomiocitov s fibroblasti in vlakni, kar vpliva na prevodnost živčnih impulzov in ritmično delo srca.
Stiskanje krvnih žil v debelini srčne membrane z odebeljenim miokardom moti prehrano miokarda (miokardna ishemija), kar lahko posledično povzroči nekrozo tkiv srčne mišice.
Endokardna fibroelastoza s poškodbo miokarda srca se imenuje subendokardna ali endomiokardna fibroelastoza.
Po statističnih podatkih se v večini primerov te redke bolezni (le 0,007 % celotnega števila novorojenčkov) diagnosticira fibroelastoza levega prekata srca, čeprav se v nekaterih primerih proces razširi tudi na desni prekat in atrij, vključno z zaklopkami, ki jih ločujejo.
Srčno fibroelastoza pogosto spremlja poškodba velikih koronarnih žil, prav tako prekritih z vezivnim tkivom. V odrasli dobi se pogosto pojavi na ozadju progresivne žilne ateroskleroze.
Bolezen je pogosteje registrirana v tropskih afriških državah med prebivalstvom z nizkim življenjskim standardom, kar olajšujejo slaba prehrana, pogoste okužbe ter določena živila in rastline, ki se uživajo kot hrana.
Zgostitev endokarda opazimo tudi v zadnji fazi Löfflerjevega fibroplastičnega endokarditisa, ki prizadene predvsem moške srednjih let. Patogeneza te bolezni je povezana tudi z infekcijskimi povzročitelji, ki povzročajo razvoj hude eozinofilije, ki je bolj značilna za notranje parazitske okužbe. V tem primeru telesna tkiva (predvsem srčna mišica in možgani) začnejo doživljati pomanjkanje kisika (hipoksija). Kljub podobnosti simptomov srčne fibroelastoze in Löfflerjevega fibroznega endokarditisa zdravniki menijo, da gre za popolnoma različni bolezni.
Vzroki fibroelastoza
Fibroelastoza se nanaša na spremembe vezivnega tkiva v vitalnih organih: srcu in pljučih, ki jih spremljajo motnje delovanja organov in se odražajo v videzu in stanju bolnika. Zdravniki poznajo to bolezen že desetletja. Fibroelastoza notranje ovojnice srca (endokardija) je bila opisana že v začetku 18. stoletja, o podobnih spremembah v pljučih pa so začeli razpravljati 2 stoletji in pol pozneje. Vendar pa zdravniki še niso dosegli dokončnega soglasja o vzrokih za patološko proliferacijo vezivnega tkiva.
Še vedno ni jasno, kaj natančno povzroča motnje v rasti in razvoju vezivnih vlaken. Vendar pa znanstveniki prepoznavajo določene dejavnike tveganja za takšne spremembe in jih smatrajo za možne (vendar ne dokončne) vzroke bolezni.
Tako imajo pri patogenezi pljučne fibroelastoze, ki velja za bolezen odraslih, posebno vlogo ponavljajoče se infekcijske lezije organa, ki jih najdemo pri polovici bolnikov. Okužbe izzovejo vnetje pljučnega tkiva in plevre, dolgotrajno vnetje pa predisponira k njihovi vlaknasti transformaciji.
Nekateri bolniki imajo družinsko anamnezo fibroelastoze, kar kaže na dedno predispozicijo. V njihovih telesih so odkrili nespecifična avtoprotitelesa, ki izzovejo dolgotrajne vnetne procese nejasne etiologije.
Obstaja mnenje, da lahko fibrozne spremembe v pljučnem tkivu povzroči gastroezofagealna refluksna bolezen. Čeprav je ta povezava najverjetneje posredna. Prav tako velja mnenje, da je tveganje za fibroelastozo večje pri tistih, ki trpijo za srčno-žilnimi boleznimi ali pljučno trombozo.
Pljučna fibroelastoza v mladosti in adolescenci se lahko med nosečnostjo pojavi kot opozorilo. Običajno je bolezen skrita približno 10 let ali več, lahko pa se pojavi tudi prej, verjetno zaradi povečane obremenitve telesa bodoče matere in hormonskih sprememb, vendar natančne razlage še ni. Kljub temu je bila podobna slika razvoja bolezni opažena pri 30 % pregledanih bolnic v rodni dobi.
Nosečnost sama po sebi ne more povzročiti bolezni, lahko pa pospeši razvoj dogodkov, kar je zelo žalostno, saj je stopnja umrljivosti zaradi bolezni zelo visoka, pričakovana življenjska doba s fibroelastozo pa kratka.
V večini primerov je srčno fibroelastoza lahko pripisana otroškim boleznim. Prirojena patologija se odkrije v prenatalnem obdobju pri 4-7 mesecev starem plodu, vendar je diagnozo mogoče potrditi šele po rojstvu otroka. Pri patogenezi te oblike bolezni se upošteva več možnih negativnih dejavnikov: infekcijske in vnetne bolezni matere, ki se prenesejo na plod, nepravilnosti v razvoju srčnih membran, motena oskrba srčnega tkiva s krvjo, genetske mutacije, pomanjkanje kisika.
Menijo, da med okužbami virusi največ patogenetično prispevajo k razvoju srčne fibroelastoze, saj se vgrajujejo v telesne celice, jih uničujejo in spreminjajo lastnosti tkiv. Neoblikovan imunski sistem ploda mu ne more zagotoviti zaščite pred temi patogeni, za razliko od imunosti bodoče matere. Slednja morda ne bo občutila posledic virusne okužbe, medtem ko lahko pri plodu intrauterina okužba izzove pojav različnih anomalij.
Nekateri znanstveniki menijo, da odločilno vlogo pri patogenezi infekcijske oblike fibroelastoze igra okužba, ki prizadene plod do 7. meseca starosti. Kasneje lahko povzroči le še vnetne bolezni srca (miokarditis, endokarditis).
Anomalije v razvoju membran in srčnih zaklopk lahko izzovejo tako vnetni proces kot neustrezne avtoimunske reakcije, zaradi katerih celice imunskega sistema začnejo napadati lastne celice telesa.
Genske mutacije povzročajo nenormalen razvoj vezivnega tkiva, ker geni vsebujejo informacije o strukturi in obnašanju beljakovinskih struktur (zlasti kolagena in elastina).
Hipoksija in ishemija srčnega tkiva sta lahko posledica nepravilnega razvoja srca. V tem primeru govorimo o sekundarni fibroelastozi, ki jo izzovejo prirojene srčne napake (CHD). Sem spadajo anomalije, ki povzročajo obstrukcijo (moteno prehodnost srca in njegovih žil):
- stenoza ali zoženje aorte v bližini zaklopke,
- koarktacija ali segmentna zožitev aorte na stičišču njenega loka in descendentnega dela,
- atrezija ali odsotnost naravne odprtine v aorti,
- nerazvitost srčnega tkiva (najpogosteje levega prekata, redkeje desnega prekata in atrijev), kar vpliva na črpalno funkcijo srca.
Obstaja mnenje, da lahko toksikoza med nosečnostjo deluje tudi kot predispozicijski dejavnik za fibroelastozo pri plodu.
V postnatalnem obdobju lahko razvoj srčne fibroelastoze olajšajo infekcijske in vnetne bolezni organskih membran, hemodinamske motnje zaradi poškodb, žilna trombembolija, miokardna krvavitev, presnovne motnje (povečana tvorba fibrina, motnje presnove beljakovin in železa: amiloidoza, hemokromatoza). Isti razlogi povzročajo razvoj bolezni pri odraslih.
Patogeneza
Vezivno tkivo je posebno tkivo človeškega telesa, ki je del skoraj vseh organov, vendar ne sodeluje aktivno pri njihovem delovanju. Vezivnemu tkivu pripisujejo podporne in zaščitne funkcije. Z oblikovanjem nekakšnega okostja (ogrodja, strome) in omejitvijo funkcionalnih celic organa zagotavlja njegovo končno obliko in velikost. Z zadostno trdnostjo vezivno tkivo ščiti tudi celice organa pred uničenjem in poškodbami, preprečuje prodiranje patogenov in s pomočjo posebnih makrofagnih celic absorbira zastarele strukture: odmrle celice tkiva, tuje beljakovine, odpadne komponente krvi itd.
To tkivo lahko imenujemo pomožno, saj ne vsebuje celičnih elementov, ki bi zagotavljali delovanje enega ali drugega organa. Kljub temu je njegova vloga v življenju telesa precej velika. Ker je del membran krvnih žil, vezivno tkivo zagotavlja varnost in funkcionalnost teh struktur, zaradi česar se izvaja prehrana in dihanje (trofizem) okoliških tkiv notranjega okolja telesa.
Obstaja več vrst vezivnega tkiva. Membrana, ki pokriva notranje organe, se imenuje rahle vezivno tkivo. Je poltekoča, brezbarvna snov, ki vsebuje valovita kolagena vlakna in ravna elastinska vlakna, med katerimi so naključno razporejene različne vrste celic. Nekatere od teh celic (fibroblasti) so odgovorne za tvorbo vlaknastih struktur, druge (endoteliociti in mastociti) tvorijo prosojno matrico vezivnega tkiva in proizvajajo posebne snovi (heparin, histamin), tretje (makrofagi) zagotavljajo fagocitozo itd.
Druga vrsta vlaknatega tkiva je gosto vezivno tkivo, ki ne vsebuje velikega števila posameznih celic in se nato deli na belo in rumeno. Belo tkivo je sestavljeno iz tesno zloženih kolagenih vlaken (vezi, kite, periost), rumeno tkivo pa iz kaotično prepletenih elastinskih vlaken z vključki fibroblastov (del vezi, membrane krvnih žil, pljuč).
Vezivno tkivo vključuje tudi: kri, maščobo, kostno in hrustančno tkivo, vendar nas ta še ne zanimajo, saj ko govorimo o fibroelastozi, mislimo na spremembe v vlaknastih strukturah. Elastična in prožna vlakna pa so prisotna le v rahlih in gostih vezivnih tkivih.
Sinteza fibroblastov in tvorba vlaken vezivnega tkiva iz njih je regulirana na ravni možganov. To zagotavlja konstantnost njegovih značilnosti (trdnost, elastičnost, debelina). Če je zaradi kakršnih koli patoloških razlogov motena sinteza in razvoj pomožnega tkiva (poveča se število fibroblastov, spremeni se njihovo "vedenje"), pride do proliferacije močnih kolagenskih vlaken ali spremembe v rasti elastičnih (ostanejo kratka, se zvijajo), kar vodi do spremembe lastnosti organske membrane in nekaterih notranjih struktur, prekritih z vezivnim tkivom. Pridobijo večjo debelino, kot je potrebno, postanejo gostejša, močnejša in neelastična, spominjajo na vlaknasto tkivo v ligamentih in kitah, za raztezanje katerih je potreben velik napor.
Takšno tkivo se ne razteza dobro, kar omejuje gibanje organa (avtomatski ritmični gibi srca in krvnih žil, spremembe velikosti pljuč med vdihom in izdihom), zato pride do motenj v oskrbi s krvjo in dihali, kar vodi do pomanjkanja kisika.
Dejstvo je, da oskrbo telesa s krvjo zagotavlja srce, ki deluje kot črpalka, in dva kroga krvnega obtoka. Pljučni obtok je odgovoren za oskrbo s krvjo in izmenjavo plinov v pljučih, od koder se kisik s pretokom krvi dovaja v srce, od tam pa v sistemski krvni obtok in se porazdeli po telesu, kar zagotavlja dihanje organov in tkiv.
Elastična membrana, ki omejuje krčenje srčne mišice, zmanjšuje funkcionalnost srca, ki ne črpa krvi tako aktivno in s tem kisika. Pri fibroelastozi pljuč je njihovo prezračevanje (oksigenacija) oslabljeno, kar pomeni, da v kri začne vstopati manj kisika, kar bo tudi pri normalnem delovanju srca prispevalo k stradanju kisika (hipoksiji) tkiv in organov. [ 3 ]
Simptomi fibroelastoza
Srčna in pljučna fibroelastoza sta dve vrsti bolezni, za katere je značilna motnja sinteze vlaken v vezivnem tkivu. Imata različno lokalizacijo, vendar sta obe potencialno smrtno nevarni, saj sta povezani s progresivno ali hudo srčno in dihalno odpovedjo.
Pljučna fibroelastoza je redka vrsta intersticijske bolezni tega pomembnega organa dihalnega sistema. Sem spadajo kronične patologije pljučnega parenhima s poškodbo alveolarnih sten (vnetje, motnja njihove strukture in strukture), notranje obloge pljučnih kapilar itd. Fibroelastoza se pogosto šteje za posebno redko obliko progresivne pljučnice z nagnjenostjo k vlaknatim spremembam v tkivih pljuč in plevre.
Bolezen je skoraj nemogoče odkriti na samem začetku, saj se morda ne bo pojavila približno 10 let. To obdobje se imenuje jasni interval. Pojav patoloških sprememb, ki še ne vplivajo na volumen pljuč in izmenjavo plinov, je mogoče odkriti po naključju, med podrobnim pregledom pljuč v povezavi z drugo boleznijo dihal ali poškodbo.
Za bolezen je značilno počasno napredovanje simptomov, zato se lahko prvi znaki bolezni od njenega nastanka znatno zavlečejo. Simptomi se stopnjujejo postopoma.
Prva znaka bolezni, na katera je vredno biti pozoren, sta kašelj in vse večja zasoplost. Takšni simptomi pogosto postanejo posledica predhodne bolezni dihal, zato jih je mogoče dolgo časa povezovati s prehladom in njegovimi posledicami. Zasoplost pogosto dojemamo kot srčno motnjo ali s starostjo povezane spremembe. Navsezadnje bolezen diagnosticirajo pri ljudeh, ki se bližajo starosti.
Napake lahko naredijo tako bolniki kot zdravniki, ki jih pregledujejo, kar vodi v pozno odkrivanje nevarne bolezni. Pozornost je treba nameniti kašlju, ki je pri fibroelastozi neproduktiven, vendar ga mukolitiki in ekspektoransi ne spodbujajo, temveč ga ustavijo antitusiki. Dolgotrajen kašelj te narave je značilen simptom pljučne fibroelastoze.
Dispnejo povzroča progresivna odpoved dihanja zaradi odebelitve alveolarnih sten in plevre, zmanjšanje volumna in števila alveolarnih votlin v pljučih (parenhim organa je na rentgenskem posnetku viden kot satovje). Simptom se stopnjuje pod vplivom fizičnega napora, najprej znatnega, nato pa celo majhnega. Z napredovanjem bolezni se poslabša, kar povzroči invalidnost in smrt bolnika.
Napredovanje fibroelastoze spremlja poslabšanje splošnega stanja: hipoksija vodi v šibkost in omotico, telesna teža se zmanjša (razvije se anoreksija), nohtne falange se spremenijo v vrsto bobnastih palčk, koža postane bleda in ima bolezenski videz.
Polovica bolnikov razvije nespecifične simptome, kot so težave z dihanjem in bolečine v prsih, značilne za pnevmotoraks (kopičenje plinov v plevralni votlini). Ta anomalija se lahko pojavi tudi kot posledica poškodb, primarnih in sekundarnih pljučnih bolezni, nepravilnega zdravljenja, zato je ni mogoče diagnosticirati.
Za srčno fibroelastozo, kot tudi za patologijo rasti vezivnega tkiva v pljučih, so značilni: bledica kože, izguba teže, šibkost, ki je pogosto paroksizmalna, zasoplost. Lahko se pojavi tudi vztrajna subfebrilna temperatura brez znakov prehlada ali okužbe.
Mnogi bolniki občutijo spremembe v velikosti jeter. Povečajo se brez simptomov disfunkcije. Možno je tudi otekanje nog, obraza, rok in križnice.
Značilna manifestacija bolezni je naraščajoča odpoved krvnega obtoka, povezana z motnjami v delovanju srca. V tem primeru se diagnosticira tahikardija (povečan srčni utrip, pogosto v kombinaciji z aritmijo), kratka sapa (tudi ob odsotnosti telesne dejavnosti), cianoza tkiva (modrikasta obarvanost, ki jo povzroča kopičenje karboksihemoglobina v krvi, tj. spojine hemoglobina z ogljikovim dioksidom zaradi motenega pretoka krvi in s tem izmenjave plinov).
V tem primeru se simptomi lahko pojavijo takoj po rojstvu otroka s to patologijo ali čez nekaj časa. Pri starejših otrocih in odraslih se znaki hudega srčnega popuščanja običajno pojavijo na ozadju okužbe dihal, ki deluje kot sprožilec. [ 4 ]
Fibroelastoza pri otrocih
Če je pljučna fibroelastoza bolezen odraslih, ki pogosto izvira iz otroštva, vendar se dolgo časa ne pokaže, se podobna patologija endokarda srca pogosto pojavi že pred rojstvom otroka in vpliva na njegovo življenje že od prvih trenutkov rojstva. Ta redka, a huda patologija je vzrok za razvoj težko popravljivega srčnega popuščanja pri dojenčkih, od katerih mnogi umrejo v 2 letih. [ 5 ]
Endokardna fibroelastoza pri novorojenčkih je v večini primerov posledica patoloških procesov, ki se pojavljajo v otrokovem telesu v prenatalnem obdobju. Okužbe, prejete od matere, genetske mutacije, nepravilnosti v razvoju srčno-žilnega sistema, dedne presnovne bolezni - vse to lahko po mnenju znanstvenikov privede do sprememb vezivnega tkiva v srčnih membranah. Še posebej, če je 4-7 mesecev star plod izpostavljen dvema ali več dejavnikom hkrati.
Na primer, kombinacija nepravilnosti v razvoju srca in koronarnih žil (stenoza, atrezija, koarktacija aorte, nenormalen razvoj miokardnih celic, endokardialna šibkost itd.), ki prispevajo k ishemiji tkiva, skupaj z vnetnim procesom zaradi okužbe, otroku praktično ne pušča možnosti za večje ali manjše preživetje. Medtem ko je mogoče okvare v razvoju organov še vedno pravočasno odpraviti, je mogoče progresivno fibroelastozo le upočasniti, ne pa tudi pozdraviti.
Običajno se srčna fibroelastoza pri plodu odkrije že med nosečnostjo med ultrazvočno diagnostiko v drugem ali tretjem trimesečju. Ultrazvok in ehokardiografija v 20. do 38. tednu sta pokazala hiperehogenost, ki kaže na odebelitev in zbijanje endokarda (običajno difuzno, redkeje fokalno), spremembo velikosti in oblike srca (organ se poveča in dobi obliko krogle ali krogle, notranje strukture se postopoma zgladijo). [ 6 ]
V 30–35 % primerov je bila fibroelastoza odkrita pred 26. tednom nosečnosti, v 65–70 % pa v naslednjem obdobju. Pri več kot 80 % novorojenčkov je fibroelastoza kombinirana z obstruktivnimi srčnimi napakami, torej je sekundarna, kljub zgodnjim fazam odkrivanja. Hiperplazija levega prekata je bila odkrita pri polovici prizadetih otrok, kar pojasnjuje visoko prevalenco fibroelastoze te srčne strukture. Patologije aorte in njene zaklopke, ki jih odkrijejo pri tretjini otrok z endokardialno proliferacijo, prav tako vodijo do povečanja (dilatacije) levega prekata in motene funkcionalnosti.
V primeru instrumentalno potrjene srčne fibroelastoze zdravniki priporočajo prekinitev nosečnosti. Pri skoraj vseh otrocih, rojenih pri katerih so matere zavrnile medicinski splav, so bili znaki bolezni potrjeni. Simptomi srčnega popuščanja, značilni za fibroelastozo, se pojavijo v enem letu (redko v 2.-3. letu življenja). Pri otrocih s kombinirano obliko bolezni se znaki srčnega popuščanja odkrijejo že od prvih dni življenja.
Prirojene oblike primarne in kombinirane fibroelastoze pri otrocih imajo najpogosteje hiter potek z razvojem hudega srčnega popuščanja. Nizka aktivnost, letargija otroka, zavračanje dojenja zaradi hitre utrujenosti, slab apetit, povečano potenje kažejo na slabo zdravje. Vse to vodi do dejstva, da otrok ne pridobiva dobro teže. Dojenčkova koža je boleče bleda, pri nekaterih z modrikastim odtenkom, najpogosteje v nazolabialnem trikotniku.
Pojavijo se znaki slabe imunosti, zato taki otroci pogosto in hitro zbolijo za okužbami dihal, kar situacijo še otežuje. Včasih v prvih dneh in mesecih življenja otrok ne kaže nobenih motenj krvnega obtoka, vendar pogoste okužbe in pljučne bolezni postanejo sprožilec za razvoj kongestivnega srčnega popuščanja.
Dodatni zdravstveni pregledi novorojenčkov in majhnih otrok s sumom na fibroelastozo ali s predhodno diagnosticirano fibroelastozo so pokazali nizek krvni tlak (hipotenzijo), povečano velikost srca (kardiomegalijo), pridušene tone pri poslušanju srca, včasih sistolični šum, značilen za insuficienco mitralne zaklopke, tahikardijo, dispnejo. Poslušanje pljuč kaže na prisotnost piskajočega dihanja, kar kaže na zastoje.
Endokardna poškodba levega prekata pogosto vodi do oslabitve mišične plasti srca (miokarda). Normalni srčni ritem je sestavljen iz dveh ritmično izmenjujočih se tonov. Pri fibroelastozi se lahko pojavi tretji (včasih pa tudi četrti) ton. Takšen patološki ritem je jasno slišen in po svojem zvoku spominja na trikratni hod konja (galop), zato se imenuje galopni ritem.
Drug simptom fibroelastoze pri majhnih otrocih je pojav srčne grbe. Dejstvo je, da otrokova rebra v zgodnjem postnatalnem obdobju ostanejo neokostenela in so predstavljena s hrustančnim tkivom. Povečanje velikosti srca vodi do tega, da začne pritiskati na "mehka" rebra, zaradi česar se upognejo in dobijo trajno naprej ukrivljeno obliko (srčna grba). Pri fibroelastozi pri odraslih se srčna grba ne oblikuje zaradi trdnosti in togosti kostnega tkiva reber, tudi v primeru povečanja vseh struktur srca.
Nastanek srčne grbe sam po sebi kaže le na prirojeno srčno napako, ne da bi navedla njeno naravo. V vsakem primeru pa je povezana s povečanjem velikosti srca in njegovih prekatov.
Sindrom edema pri fibroelastozi pri otrocih se redko diagnosticira, vendar se pri mnogih otrocih pojavijo povečana jetra, ki začnejo štrleti v povprečju za 3 cm izpod roba rebrnega loka.
Če je fibroelastoza pridobljena (na primer posledica vnetnih bolezni srčnih membran), je klinična slika najpogosteje počasi progresivna. Nekaj časa so lahko simptomi popolnoma odsotni, nato pa se pojavijo šibki znaki srčne disfunkcije v obliki kratke sape med telesno aktivnostjo, povečanega srčnega utripa, hitre utrujenosti in nizke telesne vzdržljivosti. Malo kasneje se začnejo jetra povečevati, pojavijo se edemi in omotica.
Vsi simptomi pridobljene fibroelastoze so nespecifični, kar otežuje diagnozo bolezni, saj spominja na kardiomiopatijo, bolezni jeter in ledvic. Bolezen se najpogosteje diagnosticira v fazi hudega srčnega popuščanja, kar negativno vpliva na rezultate zdravljenja.
Zapleti in posledice
Treba je povedati, da sta fibroelastoza srca in pljuč resni patologiji, katerih potek je odvisen od različnih okoliščin. Prirojene srčne napake znatno otežujejo situacijo, ki jo je mogoče kirurško odpraviti že v zgodnji starosti, vendar hkrati ostaja precej veliko tveganje za smrt (približno 10%).
Domneva se, da prej ko se bolezen razvije, hujše bodo njene posledice. To potrjuje dejstvo, da ima prirojena fibroelastoza v večini primerov fulminanten ali akutni potek s hitrim napredovanjem srčnega popuščanja. Razvoj akutnega srčnega popuščanja pri otroku, mlajšem od 6 mesecev, velja za slab prognostični znak.
Vendar zdravljenje ne zagotavlja popolne obnove srčne funkcije, temveč le upočasni napredovanje simptomov srčnega popuščanja. Po drugi strani pa odsotnost takšnega podpornega zdravljenja vodi v smrt v prvih dveh letih otrokovega življenja.
Če se srčno popuščanje odkrije v prvih dneh in mesecih dojenčkovega življenja, otrok najverjetneje ne bo preživel niti tedna. Odziv na zdravljenje se med otroki razlikuje. Če ni terapevtskega učinka, upanja praktično ni. Toda z zagotovljeno pomočjo je pričakovana življenjska doba bolnega otroka kratka (od nekaj mesecev do nekaj let).
Kirurški poseg in korekcija prirojenih srčnih napak, ki so povzročile fibroelastozo, običajno izboljšata bolnikovo stanje. Z uspešnim kirurškim zdravljenjem hiperplazije levega prekata in upoštevanjem zdravnikovih navodil lahko bolezen dobi benigni potek: srčno popuščanje bo imelo kroničen potek brez znakov napredovanja. Čeprav je upanje na takšen izid majhno.
Kar zadeva pridobljeno obliko srčne fibroelastoze, ta hitro postane kronična in postopoma napreduje. Zdravila lahko upočasnijo proces, vendar ga ne morejo ustaviti.
Pljučna fibroelastoza, ne glede na čas pojava sprememb v parenhimu in membranah organa po svetlem obdobju, začne hitro napredovati in dejansko ubije človeka v nekaj letih, kar povzroči hudo odpoved dihanja. Žalostno je, da učinkovite metode zdravljenja bolezni še niso bile razvite. [ 7 ]
Diagnostika fibroelastoza
Endomiokardialna fibroelastoza, katere simptomi se v večini primerov odkrijejo že v zgodnji starosti, je prirojena bolezen. Če izvzamemo tiste redke primere, ko se je bolezen začela razvijati v poznem otroštvu in odrasli dobi kot zaplet poškodb in somatskih bolezni, je mogoče patologijo prepoznati že v prenatalnem obdobju, torej pred rojstvom otroka.
Zdravniki menijo, da je mogoče patološke spremembe v endokardialnih tkivih, spremembe oblike plodnega srca in nekatere značilnosti njegovega delovanja, značilne za fibroelastozo, ugotoviti že v 14. tednu nosečnosti. Vendar je to še vedno dokaj kratko obdobje in ni mogoče izključiti, da se bolezen lahko pojavi nekoliko kasneje, bližje tretjemu trimesečju nosečnosti, včasih pa tudi nekaj mesecev pred porodom. Zato je pri spremljanju nosečnic priporočljivo izvajati klinične ultrazvočne preglede plodnega srca v intervalih nekaj tednov.
Na podlagi katerih znakov lahko zdravniki med naslednjim ultrazvokom posumijo na bolezen? Veliko je odvisno od oblike bolezni. Najpogosteje se fibroelastoza diagnosticira na področju levega prekata, vendar ta struktura ni vedno povečana. Razširjeno obliko bolezni s povečanim levim prekatom srca je mogoče zlahka ugotoviti med ultrazvočnim pregledom po sferični obliki srca, katerega vrh predstavlja levi prekat, splošnem povečanju velikosti organa in izboklini medprekatnega septuma proti desnemu prekatu. Glavni znak fibroelastoze pa je odebelitev endokarda, pa tudi srčnih septumov z značilnim povečanjem ehogenosti teh struktur, kar se ugotovi s specifičnim ultrazvočnim pregledom.
Študija se izvaja s posebno ultrazvočno opremo s kardiološkimi programi. Fetalna ehokardiografija ne škoduje materi ali nerojenemu otroku, temveč omogoča ne le prepoznavanje anatomskih sprememb v srcu, temveč tudi ugotavljanje stanja koronarnih žil, prisotnosti krvnih strdkov v njih in sprememb v debelini srčnih membran.
Fetalna ehokardiografija je predpisana ne le ob prisotnosti odstopanj med dekodiranjem rezultatov ultrazvoka, temveč tudi v primeru materine okužbe (zlasti virusne), jemanja močnih zdravil, dedne predispozicije, prisotnosti presnovnih motenj in prirojenih srčnih patologij pri starejših otrocih.
Fetalna ehokardiografija lahko odkrije tudi druge prirojene oblike fibroelastoze. Na primer fibroelastoza desnega prekata, razširjen proces s sočasno poškodbo levega prekata in sosednjih struktur: desnega prekata, srčnih zaklopk, atrijev, kombinirane oblike fibroelastoze, endomiokardna fibroelastoza z odebelitvijo notranje obloge prekatov in vpletenostjo dela miokarda v patološki proces (običajno v kombinaciji s trombozo stene).
Endokardna fibroelastoza, odkrita v prenatalni dobi, ima zelo slabo prognozo, zato zdravniki v tem primeru priporočajo prekinitev nosečnosti. Možnost napačne diagnoze izključi ponovni ultrazvok plodnega srca, ki se opravi 4 tedne po prvem pregledu, ki je razkril patologijo. Jasno je, da končna odločitev o prekinitvi ali ohranitvi nosečnosti ostane pri starših, vendar se morajo zavedati, na kakšno življenje obsojajo otroka.
Endokardna fibroelastoza se med nosečnostjo ne odkrije vedno, še posebej glede na to, da se vse bodoče matere ne prijavijo v žensko kliniko in ne opravijo preventivne ultrazvočne diagnostike. Bolezen otroka v maternici praktično ne vpliva na stanje nosečnice, zato rojstvo bolnega otroka pogosto postane neprijetno presenečenje.
V nekaterih primerih tako starši kot zdravniki izvedo za otrokovo bolezen več mesecev po otrokovem rojstvu. V tem primeru laboratorijske krvne preiskave morda ne bodo pokazale ničesar, razen povečane koncentracije natrija (hipernatremija). Vendar bodo njihovi rezultati koristni pri izvajanju diferencialne diagnostike za izključitev vnetnih bolezni.
Še vedno obstaja upanje za instrumentalno diagnostiko. Standardna študija srca (EKG) v primeru fibroelastoze ni posebej indikativna. Pomaga prepoznati motnje v srcu in električni prevodnosti srčne mišice, vendar ne določa vzrokov za takšne motnje. Tako sprememba napetosti EKG (v mlajši starosti je običajno podcenjena, v starejši - nasprotno, pretirano visoka) kaže na kardiomiopatijo, ki je lahko povezana ne le s srčnimi patologijami, temveč tudi s presnovnimi motnjami. Tahikardija je simptom srčnih bolezni. In če sta prizadeta oba srčna prekata, je kardiogram na splošno lahko videti normalen. [ 8 ]
Računalniška tomografija (CT) je odlično neinvazivno orodje za odkrivanje kardiovaskularne kalcifikacije in izključitev perikarditisa.[ 9 ]
Slikanje z magnetno resonanco (MRI) je lahko koristno pri odkrivanju fibroelastoze, ker je biopsija invazivna. Hipointenziven rob na zaporedju miokardne perfuzije in hiperintenziven rob na zaporedju z zapoznelim ojačanjem kažeta na fibroelastozo.[ 10 ]
Vendar to ne pomeni, da je treba študijo opustiti, saj pomaga določiti naravo srčnega dela in stopnjo razvoja srčnega popuščanja.
Ko se pojavijo simptomi srčnega popuščanja in se bolnik o tem posvetuje z zdravnikom, se bolniku predpišejo tudi: rentgensko slikanje prsnega koša, računalniška tomografija ali magnetna resonanca srca, ehokardiografija (ehokardiografija). V dvomljivih primerih je treba opraviti biopsijo srčnega tkiva s poznejšim histološkim pregledom. Diagnoza je zelo resna, zato zahteva enak pristop k diagnozi, čeprav se zdravljenje ne razlikuje veliko od simptomatske terapije za koronarno srčno bolezen in srčno popuščanje.
Toda tudi tako natančen pregled ne bo koristen, če se njegovi rezultati ne uporabijo v diferencialni diagnostiki. Rezultati EKG-ja se lahko uporabijo za razlikovanje akutne fibroelastoze od idiopatskega miokarditisa, eksudativnega perikarditisa, aortne stenoze. Hkrati laboratorijski testi ne bodo pokazali znakov vnetja (levkocitoza, povečana sedimentacija eritrocitov itd.), meritve temperature pa ne bodo pokazale hipertermije.
Analiza srčnih zvokov in šumov, spremembe velikosti preddvorov ter študija anamneze pomagajo razlikovati endokardialno fibroelastozo od izolirane insuficience mitralne zaklopke in okvare mitralne zaklopke.
Analiza anamnestičnih podatkov je koristna pri razlikovanju med fibroelastozo in srcem ter aortno stenozo. V primeru aortne stenoze je treba biti pozoren tudi na ohranitev sinusnega ritma in odsotnost trombembolije. Motnje srčnega ritma in odlaganje trombov se pri eksudativnem perikarditisu tudi ne opazijo, vendar se bolezen kaže s povišano telesno temperaturo in vročino.
Največja težava je pri razlikovanju med endokardialno fibroelastozo in kongestivno kardiomiopatijo. V tem primeru ima fibroelastoza, čeprav je v večini primerov ne spremljajo izrazite motnje srčne prevodnosti, manj ugodno prognozo zdravljenja.
V primeru kombiniranih patologij je treba biti pozoren na morebitna odstopanja, odkrita med tomografijo ali ultrazvokom srca, saj prirojene napake znatno otežujejo potek fibroelastoze. Če se kombinirana endokardialna fibroelastoza odkrije v intrauterinem obdobju, je nosečnost neprimerno vzdrževati. Veliko bolj humano jo je prekiniti.
Diagnoza pljučne fibroelastoze
Diagnoza pljučne fibroelastoze zahteva tudi določeno znanje in spretnosti zdravnika. Dejstvo je, da so simptomi bolezni precej raznoliki. Po eni strani kažejo na kongestivne pljučne bolezni (neproduktiven kašelj, zasoplost), po drugi strani pa so lahko tudi manifestacija srčne patologije. Zato diagnoze bolezni ni mogoče zreducirati zgolj na navajanje simptomov in avskultacijo.
Krvne preiskave bolnika pomagajo izključiti vnetne pljučne bolezni, vendar ne dajejo informacij o kvantitativnih in kvalitativnih spremembah v tkivih. Prisotnost znakov eozinofilije pomaga razlikovati bolezen od pljučne fibroze, ki je po manifestacijah podobna, vendar ne ovrže ali potrdi dejstva fibroelastoze.
Instrumentalne študije veljajo za bolj indikativne: rentgensko slikanje prsnega koša in tomografski pregled dihalnih organov ter funkcionalne analize, ki so sestavljene iz določanja dihalnih volumnov, vitalne kapacitete pljuč in tlaka v organu.
Pri pljučni fibroelastozi je treba biti pozoren na zmanjšanje funkcije zunanjega dihanja, merjeno med spirometrijo. Zmanjšanje aktivnih alveolarnih votlin pomembno vpliva na vitalno kapaciteto pljuč (VCL), odebelitev sten notranjih struktur pa na difuzijsko kapaciteto organa (DCL), ki zagotavlja prezračevalne in izmenjevalne funkcije (preprosto povedano, absorpcija ogljikovega dioksida iz krvi in sproščanje kisika).
Značilni znaki plevroparenhimske fibroelastoze so kombinacija omejenega pretoka zraka v pljuča (obstrukcija) in oslabljenega raztezanja pljuč med vdihom (omejevanje), poslabšanje zunanje dihalne funkcije, zmerna pljučna hipertenzija (povišan tlak v pljučih), diagnosticirana pri polovici bolnikov.
Biopsija pljučnega tkiva kaže značilne spremembe v notranji strukturi organa. Sem spadajo: fibroza plevre in parenhima v kombinaciji z elastozo alveolarnih sten, kopičenje limfocitov na območju zbitih alveolarnih sept, transformacija fibroblastov v mišično tkivo, ki ni značilna zanje, in prisotnost edematozne tekočine.
Tomograf prikazuje poškodbe pljuč v zgornjih delih v obliki žarišč plevralne kompaktacije in strukturnih sprememb v parenhimu. Povečano vezivno tkivo pljuč po barvi in lastnostih spominja na mišično tkivo, vendar se volumen pljuč zmanjša. V parenhimu najdemo precej velike votline (ciste), ki vsebujejo zrak. Značilna je ireverzibilna žariščna (ali difuzna) razširitev bronhijev in bronhiolov (trakcijska bronhiektazija) in nizek položaj kupole diafragme.
Radiološke preiskave pri mnogih bolnikih razkrijejo območja "matnega stekla" in "satovja v pljučih", kar kaže na neenakomerno prezračevanje pljuč zaradi prisotnosti žarišč zbijanja tkiva. Približno polovica bolnikov ima povečane bezgavke in jetra.
Pljučno fibroelastoza se mora razlikovati od fibroze, ki jo povzroča parazitska okužba in z njo povezana eozinofilija, endokardialne fibroelastoza, pljučnih bolezni z oslabljenim prezračevanjem in sliko "satovja pljuč", avtoimunske bolezni histikotitisa X (ena od oblik te patologije z okvaro pljuč se imenuje Hand-Schüller-Christianova bolezen), manifestacij sarkoidoze in pljučne tuberkuloze.
Zdravljenje fibroelastoza
Fibroelastoza, ne glede na to, kje se nahaja, velja za nevarno in praktično neozdravljivo bolezen. Patoloških sprememb v plevri in pljučnem parenhimu ni mogoče obnoviti z zdravili. In celo uporaba hormonskih protivnetnih zdravil (kortikosteroidov) v kombinaciji z bronhodilatatorji ne daje želenega rezultata. Bronhodilatatorji nekoliko olajšajo bolnikovo stanje, lajšajo obstruktivni sindrom, vendar ne vplivajo na procese, ki se pojavljajo v pljučih, zato jih je mogoče uporabljati le kot podporno terapijo.
Kirurško zdravljenje pljučne fibroelastoze je prav tako neučinkovito. Edina operacija, ki bi lahko spremenila situacijo, je presaditev darovalčevega organa. Žal pa ima presaditev pljuč enako neugodno prognozo. [ 11 ]
Po mnenju tujih znanstvenikov lahko fibroelastoza velja tudi za enega od pogostih zapletov presaditve matičnih celic pljuč ali kostnega mozga. V obeh primerih pride do sprememb v vlaknih vezivnega tkiva pljuč, kar vpliva na delovanje zunanjega dihanja.
Bolezen napreduje brez zdravljenja (in učinkovitega zdravljenja trenutno ni), približno 40 % bolnikov pa umre zaradi odpovedi dihanja v 1,5–2 letih. Pričakovana življenjska doba tistih, ki ostanejo, je prav tako močno omejena (do 10–20 let), prav tako pa tudi njihova sposobnost za delo. Oseba postane invalidna.
Tudi srčna fibroelastoza velja za medicinsko neozdravljivo bolezen, še posebej, če gre za prirojeno patologijo. Običajno otroci ne dočakajo 2. leta starosti. Reši jih lahko le presaditev srca, ki je že sama po sebi težka operacija z visoko stopnjo tveganja in nepredvidljivimi posledicami, še posebej v tako mladih letih.
Pri nekaterih dojenčkih je mogoče prirojene srčne napake odpraviti kirurško, tako da ne poslabšajo stanja bolnega otroka. V primeru stenoze arterije se namesti žilni dilatator - šant (aortokoronarni bypass). V primeru dilatacije levega prekata srca se njegova oblika hitro obnovi. Toda tudi takšna operacija ne zagotavlja, da bo otrok lahko brez presaditve. Približno 20-25 % dojenčkov preživi, ti pa vse življenje trpijo zaradi srčnega popuščanja, torej ne veljajo za zdrave.
Če je bolezen pridobljena, se je vredno boriti za otrokovo življenje s pomočjo zdravil. Vendar je pomembno razumeti, da prej ko se bolezen manifestira, težje se bo boriti proti njej.
Zdravljenje z zdravili je namenjeno boju proti poslabšanjem srčnega popuščanja in njihovemu preprečevanju. Bolnikom so predpisana naslednja zdravila za srce:
- zaviralci angiotenzinske konvertaze (ACE), ki vplivajo na krvni tlak in ga vzdržujejo v normalnih mejah (kaptopril, enalapril, benazepril itd.),
- zaviralci adrenergičnih receptorjev beta, ki se uporabljajo za zdravljenje motenj srčnega ritma, arterijske hipertenzije in preprečevanje miokardnega infarkta (anaprilin, bisoprolol, metoprolol),
- srčni glikozidi, ki pri dolgotrajni uporabi ne le podpirajo delovanje srca (povečajo vsebnost kalija v kardiomiocitih in izboljšajo prevodnost miokarda), temveč lahko tudi nekoliko zmanjšajo stopnjo zgostitve endokarda (digoksin, gitoksin, strofantin),
- diuretiki, ki varčujejo s kalijem (spironolakton, veroshpiron, decriz), ki preprečujejo edem tkiva,
- antitrombotična terapija z antikoagulanti (kardiomagnil, magnikor), ki preprečuje nastanek krvnih strdkov in motnje krvnega obtoka v koronarnih žilah.
Pri prirojeni obliki endokardialne fibroelastoze podporno zdravljenje ne spodbuja okrevanja, vendar zmanjša tveganje za smrt zaradi srčnega popuščanja ali trombembolije za 70–75 %. [ 12 ]
Zdravila
Kot lahko vidimo, se zdravljenje endokardialne fibroelastoze praktično ne razlikuje od zdravljenja srčnega popuščanja. V obeh primerih kardiologi upoštevajo resnost kardiopatije. Predpisovanje zdravil je strogo individualno, pri čemer se upošteva bolnikova starost, sočasne bolezni, oblika in stopnja srčnega popuščanja.
Pri zdravljenju pridobljene endokardialne fibroelastoze se uporabljajo zdravila iz 5 skupin. Oglejmo si po eno zdravilo iz vsake skupine.
"Enalapril" je zdravilo iz skupine zaviralcev ACE, ki se proizvaja v obliki tablet različnih odmerkov. Zdravilo poveča koronarni pretok krvi, razširi arterije, zniža krvni tlak brez vpliva na možgansko cirkulacijo, upočasni in zmanjša širjenje levega prekata srca. Zdravilo izboljša prekrvavitev miokarda, zmanjša učinke ishemije, nekoliko zmanjša strjevanje krvi, preprečuje nastanek krvnih strdkov in ima rahel diuretični učinek.
V primeru srčnega popuščanja se zdravilo predpiše za obdobje več kot šest mesecev ali trajno. Zdravljenje se začne z minimalnim odmerkom (2,5 mg), ki se postopoma povečuje za 2,5–5 mg vsake 3–4 dni. Stalni odmerek bo tisti, ki ga bolnik dobro prenaša in vzdržuje krvni tlak v normalnem območju.
Največji dnevni odmerek je 40 mg. Lahko se vzame enkrat ali razdeli na 2 odmerka.
Če je krvni tlak pod normalnim, se odmerek postopoma zmanjšuje. Zdravljenja z enalaprilom se ne sme nenadoma prekiniti. Priporočljivo je jemati vzdrževalni odmerek 5 mg na dan.
Zdravilo je namenjeno zdravljenju odraslih bolnikov, lahko pa se predpiše tudi otroku (varnost ni bila uradno ugotovljena, vendar je v primeru fibroelastoze ogroženo življenje majhnega bolnika, zato se upošteva razmerje med tveganjem). Zaviralec ACE ni predpisan bolnikom z intoleranco na sestavine zdravila, s porfirijo, nosečnostjo in med dojenjem. Če je bolnik že imel Quinckejev edem med jemanjem katerega koli zdravila iz te skupine, je Enalapril prepovedan.
Pri predpisovanju zdravila bolnikom s sočasnimi patologijami je potrebna previdnost: hude bolezni ledvic in jeter, hiperkaliemija, hiperaldosteronizem, stenoza aortne ali mitralne zaklopke, sistemske patologije vezivnega tkiva, srčna ishemija, bolezni možganov, sladkorna bolezen.
Med zdravljenjem z zdravilom ne jemljite običajnih diuretikov, da se izognete dehidraciji in močnemu hipotenzivnemu učinku. Sočasna uporaba diuretikov, ki varčujejo s kalijem, zahteva prilagoditev odmerka, saj obstaja veliko tveganje za hiperkaliemijo, ki posledično izzove srčno aritmijo, epileptične napade, zmanjšan mišični tonus, povečano šibkost itd.
Zdravilo "Enalapril" se običajno dobro prenaša, vendar se pri nekaterih bolnikih lahko pojavijo neželeni učinki. Najpogostejši so: močno znižanje krvnega tlaka do kolapsa, glavoboli in omotica, motnje spanja, povečana utrujenost, reverzibilna izguba ravnotežja, sluha in vida, pojav tinitusa, zasoplost, kašelj brez izločanja sputuma, spremembe v sestavi krvi in urina, ki običajno kažejo na nepravilno delovanje jeter in ledvic. Možni so: izpadanje las, zmanjšana spolna slo, simptomi "vročinskih oblivov" (občutek vročine in palpitacije, hiperemija kože obraza itd.).
"Bisoprolol" je zaviralec adrenergičnih receptorjev beta s selektivnim delovanjem, ki ima hipotenzivne in antiishemične učinke, pomaga v boju proti manifestacijam tahikardije in aritmije. Proračunsko zdravilo v obliki tablet, ki preprečuje napredovanje srčnega popuščanja pri endokardialni fibroelastozi. [ 13 ]
Tako kot mnoga druga zdravila, predpisana za koronarno srčno bolezen in kongestivni srčni utrip, se tudi bizoprolol predpisuje za dolgotrajno uporabo. Priporočljivo ga je jemati zjutraj pred ali med obroki.
Kar zadeva priporočene odmerke, se ti izberejo individualno, odvisno od odčitkov krvnega tlaka in zdravil, ki se predpisujejo vzporedno s tem zdravilom. V povprečju je enkratni (tudi dnevni) odmerek 5-10 mg, če pa se tlak rahlo zviša, se lahko zmanjša na 2,5 mg. Največji odmerek, ki ga je mogoče predpisati bolniku z normalno delujočimi ledvicami, je 20 mg, vendar le pri stalno visokem krvnem tlaku.
Povečanje navedenih odmerkov je možno le z dovoljenjem zdravnika. V primeru hudih bolezni jeter in ledvic pa je 10 mg največji dovoljeni odmerek.
Pri kompleksnem zdravljenju srčnega popuščanja na ozadju disfunkcije levega prekata, ki se najpogosteje pojavlja pri fibroelastozi, se učinkovit odmerek izbere s postopnim povečevanjem odmerka za 1,25 mg. V tem primeru se začne z najmanjšim možnim odmerkom (1,25 mg). Odmerek se povečuje v intervalih po 1 teden.
Ko odmerek doseže 5 mg, se interval poveča na 28 dni. Po 4 tednih se odmerek poveča za 2,5 mg. Ob upoštevanju tega intervala in norme dosežejo 10 mg, ki jih bo moral bolnik jemati dolgo časa ali nenehno.
Če bolnik takšen odmerek slabo prenaša, ga postopoma zmanjšamo na udobno raven. Prenehanje zdravljenja z zaviralcem beta prav tako ne sme biti nenadno.
Zdravila se ne sme predpisati v primeru preobčutljivosti na zdravilne učinkovine in pomožne snovi zdravila, akutnega in dekompenziranega srčnega popuščanja, kardiogenega šoka, atrioventrikularnega bloka 2-3 stopnje, bradikardije, vztrajno nizkega krvnega tlaka in nekaterih drugih srčnih patologij, hude bronhialne astme, bronhoobstrukcije, hudih perifernih motenj krvnega obtoka, metabolne acidoze.
Pri predpisovanju kompleksnega zdravljenja je potrebna previdnost. Zato kombinacija bizoprolola z nekaterimi antiaritmiki (kinidin, lidokain, fenitoin itd.), kalcijevimi antagonisti in centralnimi hipotenzivnimi zdravili ni priporočljiva.
Neprijetni simptomi in motnje, ki so možni med zdravljenjem z bisoprololom: povečana utrujenost, glavoboli, vročinski oblivi, motnje spanja, padec krvnega tlaka in omotica pri vstajanju iz postelje, izguba sluha, prebavni simptomi, motnje delovanja jeter in ledvic, zmanjšana potenca, mišična oslabelost in krči. Včasih se bolniki pritožujejo nad motnjami perifernega krvnega obtoka, kar se kaže v obliki znižanja temperature ali otrplosti okončin, zlasti prstov na rokah in nogah.
Ob sočasnih boleznih bronhopulmonalnega sistema, ledvic, jeter in sladkorne bolezni je tveganje za neželene učinke večje, kar kaže na poslabšanje bolezni.
"Digoksin" je priljubljen proračunski srčni glikozid na osnovi rastline naprstca, ki se izdaja strogo na recept (v tabletah) in ga je treba uporabljati pod njegovim nadzorom. Injekcijsko zdravljenje se izvaja v bolnišničnem okolju med poslabšanjem koronarne srčne bolezni in kongestivnega srčnega popuščanja, tablete se predpisujejo stalno v minimalno učinkovitih odmerkih, saj ima zdravilo toksičen in narkotičen učinek.
Terapevtski učinek je sestavljen iz spreminjanja moči in amplitude miokardnih kontrakcij (daje srcu energijo, ga podpira v ishemičnih stanjih). Zdravilo ima tudi vazodilatacijski (zmanjšuje zastoje) in delno diuretični učinek, kar pomaga lajšati otekanje in zmanjševati resnost dihalne odpovedi, ki se kaže kot zasoplost.
Nevarnost digoksina in drugih srčnih glikozidov je, da lahko v primeru prevelikega odmerjanja izzovejo srčno aritmijo, ki jo povzroča povečana razdražljivost miokarda.
V primeru poslabšanja kongestivnega srčnega popuščanja se zdravilo predpiše v obliki injekcij, pri čemer se individualni odmerek izbere ob upoštevanju resnosti stanja in starosti bolnika. Ko se stanje stabilizira, se preklopi na tablete.
Običajno je standardni enkratni odmerek zdravila 0,25 mg. Pogostost dajanja se lahko giblje od 1 do 5-krat na dan v enakih intervalih. V akutni fazi kongestivnega srčnega popuščanja lahko dnevni odmerek doseže 1,25 mg, ko se stanje trajno stabilizira, pa je potrebno vzdrževalni odmerek 0,25 (redkeje 0,5) mg na dan.
Pri predpisovanju zdravila otrokom se upošteva bolnikova teža. Učinkovit in varen odmerek se izračuna kot 0,05-0,08 mg na kg telesne teže. Vendar se zdravilo ne predpisuje stalno, temveč 1-7 dni.
Odmerek srčnega glikozida mora predpisati zdravnik, pri čemer upošteva bolnikovo stanje in starost. Hkrati je zelo nevarno prilagajati odmerke samostojno ali jemati 2 zdravili s takim učinkom hkrati.
"Digoksin" ni predpisan za nestabilno angino pektoris, hude srčne aritmije, AV-blok srca 2.-3. stopnje, srčno tamponado, Adams-Stokes-Morgagnijev sindrom, izolirano stenozo bikuspidalne zaklopke in aortno stenozo, prirojeno srčno anomalijo, imenovano Wolff-Parkinson-Whiteov sindrom, hipertrofično obstruktivno kardiomiopatijo, endo-, peri- in miokarditis, anevrizmo torakalne aorte, hiperkalcemijo, hipokaliemijo in nekatere druge patologije. Seznam kontraindikacij je precej dolg in vključuje sindrome z več manifestacijami, zato lahko odločitev o možnosti uporabe tega zdravila sprejme le specialist.
Digoksin ima tudi neželene učinke. Mednje spadajo motnje srčnega ritma (zaradi nepravilno izbranega odmerka in prevelikega odmerjanja), izguba apetita, slabost (pogosto z bruhanjem), motnje črevesja, huda šibkost in visoka utrujenost, glavoboli, pojav "mušic" pred očmi, znižanje ravni trombocitov in motnje strjevanja krvi, alergijske reakcije. Najpogosteje je pojav teh in drugih simptomov povezan z jemanjem velikih odmerkov zdravila, manj pogosto z dolgotrajnim zdravljenjem.
"Spironolakton" je antagonist mineralokortikoidov. Ima diuretični učinek, saj spodbuja izločanje natrija, klora in vode, hkrati pa zadržuje kalij, ki je potreben za normalno delovanje srca, saj njegova prevodna funkcija temelji predvsem na tem elementu. Pomaga pri lajšanju edemov. Uporablja se kot adjuvans pri kongestivnem srčnem popuščanju.
Pri kongestivnem srčnem popuščanju se zdravilo predpiše glede na fazo bolezni. V primeru poslabšanja se zdravilo lahko predpiše tako v obliki injekcij kot v tabletah v odmerku 50-100 mg na dan. Ko se stanje stabilizira, se predpiše vzdrževalni odmerek 25-50 mg za daljši čas. Če se ravnovesje kalija in natrija poruši v smeri zmanjšanja prvega, se lahko odmerek poveča, dokler se ne vzpostavi normalna koncentracija elementov v sledovih.
V pediatriji se učinkovit odmerek izračuna na podlagi razmerja 1-3 mg spironolaktona na kilogram bolnikove telesne teže.
Kot lahko vidimo, je tudi tukaj izbira priporočenega odmerka individualna, tako kot pri predpisovanju mnogih drugih zdravil, ki se uporabljajo v kardiologiji.
Kontraindikacije za uporabo diuretika so lahko: presežek kalija ali nizka raven natrija v telesu, patologija, povezana z odsotnostjo uriniranja (anurija), huda bolezen ledvic z okvarjenim delovanjem. Zdravilo ni predpisano nosečnicam in doječim materam, pa tudi tistim, ki imajo intoleranco na sestavine zdravila.
Pri uporabi zdravila pri bolnikih z AV-blokom (lahko se poslabša), presežkom kalcija (hiperkalciemijo), metabolno acidozo, sladkorno boleznijo, menstrualnimi nepravilnostmi in boleznijo jeter je potrebna previdnost.
Jemanje zdravila lahko povzroči glavobole, zaspanost, izgubo ravnotežja in koordinacije gibov (ataksijo), povečanje mlečnih žlez pri moških (ginekomastijo) in impotenco, spremembe v naravi menstruacije, hrapavost glasu in prekomerno rast dlak pri ženskah (hirzutizem), bolečine v epigastriju in prebavne motnje, črevesne kolike, motnje delovanja ledvic in neravnovesje mineralov. Možne so kožne in alergijske reakcije.
Neželeni učinki se običajno pojavijo, ko je potreben odmerek presežen. Če odmerek ni zadosten, se lahko pojavi edem.
"Magnicor" je zdravilo, ki preprečuje nastanek krvnih strdkov, na osnovi acetilsalicilne kisline in magnezijevega hidroksida. Je eno učinkovitih sredstev antitrombotične terapije, predpisano za srčno popuščanje. Ima analgetični, protivnetni in antitrombotični učinek ter vpliva na dihalno funkcijo. Magnezijev hidroksid zmanjšuje negativni učinek acetilsalicilne kisline na sluznico prebavil.
V primeru endomiokardne fibroelastoze se zdravilo predpisuje za profilaktične namene, zato se upošteva minimalni učinkovit odmerek - 75 mg, kar ustreza 1 tableti. V primeru srčne ishemije zaradi nastanka trombov in posledične zožitve lumna koronarnih žil je začetni odmerek 2 tableti, vzdrževalni odmerek pa ustreza profilaktičnemu odmerku.
Preseganje priporočenega odmerka znatno poveča tveganje za krvavitev, ki jo je težko ustaviti.
Odmerki so indicirani za odrasle bolnike, ker zdravilo vsebuje acetilsalicilno kislino, katere uporaba pri otrocih, mlajših od 15 let, ima lahko resne posledice.
Zdravilo ni predpisano bolnikom v otroštvu in zgodnji adolescenci, v primeru intolerance na acetilsalicilno kislino in druge sestavine zdravila, "aspirinske" astme (v anamnezi), akutnega erozivnega gastritisa, peptične razjede, hemoragične diateze, hudih bolezni jeter in ledvic ter v primeru hudega dekompenziranega srčnega popuščanja.
Med nosečnostjo se zdravilo Magnicor predpisuje le v skrajnih primerih in le v 1. in 2. trimesečju, pri čemer se upošteva možen negativen vpliv na plod in potek nosečnosti. V 3. trimesečju nosečnosti je takšno zdravljenje nezaželeno, saj prispeva k zmanjšanju kontraktilnosti maternice (dolgotrajen porod) in lahko povzroči hude krvavitve. Plod ima lahko pljučno hipertenzijo in ledvično disfunkcijo.
Neželeni učinki zdravila vključujejo simptome iz prebavil (dispepsija, bolečine v epigastriju in trebuhu, nekaj tveganja za krvavitev v želodcu z razvojem anemije zaradi pomanjkanja železa). Med jemanjem zdravila so možne krvavitve iz nosu, krvavitve dlesni in sečil.
Preveliko odmerjanje lahko povzroči omotico, omedlevico in zvonjenje v ušesih. Alergijske reakcije niso redke, zlasti v povezavi s preobčutljivostjo za salicilate. Vendar pa sta anafilaksa in odpoved dihanja redka neželena učinka.
Izbira zdravil v kompleksni terapiji in priporočeni odmerki morajo biti strogo individualni. Posebna previdnost je potrebna pri zdravljenju nosečnic, doječih mater, otrok in starejših bolnikov.
Tradicionalna medicina in homeopatija
Srčna fibroelastoza je resna in huda bolezen z značilnim progresivnim potekom in praktično brez možnosti ozdravitve. Jasno je, da je učinkovito zdravljenje takšne bolezni z ljudskimi zdravili nemogoče. Recepti tradicionalne medicine, ki se v glavnem nanašajo na zdravljenje z zelišči, se lahko uporabljajo le kot pomožno sredstvo in le z dovoljenjem zdravnika, da se ne bi zapletla že tako slaba prognoza.
Kar zadeva homeopatska zdravila, njihova uporaba ni prepovedana in je lahko del celovitega zdravljenja srčnega popuščanja. Vendar v tem primeru ne govorimo toliko o zdravljenju kot o preprečevanju napredovanja kongestivnega srčnega popuščanja.
Zdravila naj predpiše izkušen homeopat, vprašanje možnosti njihove vključitve v kompleksno terapijo pa je v pristojnosti lečečega zdravnika.
Katera homeopatska zdravila pomagajo upočasniti napredovanje srčnega popuščanja pri fibroelastozi? Pri akutnem srčnem popuščanju se homeopati obračajo na pomoč naslednjih zdravil: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Kljub podobnosti indikacij se zdravniki pri izbiri učinkovitega zdravila zanašajo na zunanje manifestacije ishemije v obliki cianoze (njena stopnja in razširjenost) in naravo sindroma bolečine.
V primeru kongestivnega srčnega popuščanja se lahko v vzdrževalno zdravljenje vključijo naslednja zdravila: Lachesis in Nayu, Lycopus (v začetnih fazah povečanja srca), Laurocerasus (pri zasoplost v mirovanju), Latrodectus mactans (pri patologijah srčnih zaklopk), pripravki iz gloga (še posebej uporabni pri endomiokardnih lezijah).
V primeru močnega srčnega utripa se za simptomatsko zdravljenje lahko predpišejo: Spigelia, Glonoinum (za tahikardijo), Aurum metallicum (za hipertenzijo).
Za zmanjšanje resnosti kratke sape pomagajo: Grindelia, Spongia in Lahegis. Za lajšanje bolečin v srcu se lahko predpišejo: Cactus, Cereus, Naya, Cuprum, za lajšanje tesnobe na tem ozadju - Aconitum. Pri razvoju srčne astme so indicirani: Digitalis, Laurocerasus, Lycopus.
Preprečevanje
Preprečevanje pridobljene fibroelastoze srca in pljuč obsega preprečevanje in pravočasno zdravljenje infekcijskih in vnetnih bolezni, zlasti ko gre za poškodbe vitalnih organov. Učinkovito zdravljenje osnovne bolezni pomaga preprečiti nevarne posledice, med katere spada tudi fibroelastoza. To je odličen razlog, da dobro skrbite za svoje zdravje in zdravje prihodnjih generacij, tako imenovano delo za zdravo prihodnost in dolgoživost.
Napoved
Spremembe vezivnega tkiva, povezane s srčno in pljučno fibroelastozo, veljajo za nepovratne. Čeprav lahko nekatera zdravila z dolgotrajnim zdravljenjem nekoliko zmanjšajo debelino endokarda, ne zagotavljajo ozdravitve. Čeprav stanje ni vedno usodno, je prognoza še vedno relativno slaba. 4-letna stopnja preživetja je 77 %. [ 14 ]
Najslabša prognoza, kot smo že omenili, je pri prirojeni obliki srčne fibroelastoze, pri kateri so znaki srčnega popuščanja vidni že v prvih tednih in mesecih otrokovega življenja. Otroka lahko reši le presaditev srca, ki je sama po sebi v tako zgodnjem obdobju tvegana operacija in jo je treba opraviti pred 2. letom starosti. Takšni otroci običajno ne živijo dlje.
Druge operacije omogočajo le preprečitev zgodnje smrti otroka (in ne vedno), vendar ga ne morejo popolnoma ozdraviti srčnega popuščanja. Smrt nastopi z dekompenzacijo in razvojem dihalne odpovedi.
Prognoza za pljučno fibroelastoza je odvisna od značilnosti bolezni. Če se simptomi razvijejo hitro, so možnosti izjemno majhne. Če bolezen napreduje postopoma, lahko bolnik živi približno 10-20 let, dokler ne pride do odpovedi dihanja zaradi sprememb v pljučnih alveolah.
Številnim težko ozdravljivim patologijam se je mogoče izogniti, če se sprejmejo preventivni ukrepi. V primeru srčne fibroelastoze gre predvsem za preprečevanje tistih dejavnikov, ki lahko vplivajo na razvoj srca in krvožilnega sistema ploda (z izjemo dedne predispozicije in mutacij, proti katerim so zdravniki nemočni). Če se jim ni mogoče izogniti, zgodnja diagnostika pomaga prepoznati patologijo v fazi, ko je možna prekinitev nosečnosti, kar v tej situaciji velja za humano.

