
Vsa vsebina iLive je pregledana ali preverjena, da se zagotovi čim večja dejanska natančnost.
Imamo stroge smernice za pridobivanje virov in samo povezave do uglednih medijskih strani, akademskih raziskovalnih institucij in, kadar je to mogoče, medicinsko pregledanih študij. Upoštevajte, da so številke v oklepajih ([1], [2] itd.) Povezave, ki jih je mogoče klikniti na te študije.
Če menite, da je katera koli naša vsebina netočna, zastarela ali drugače vprašljiva, jo izberite in pritisnite Ctrl + Enter.
Streptoderma pri otrocih: vzroki in simptomi
Medicinski strokovnjak članka
Zadnji pregled: 23.04.2024
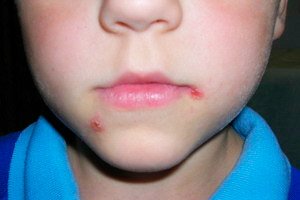
Streptoderma je ena od vrst kožne piodermije (bolezni, ki jih povzroča bakterijska okužba). Streptodermo pri otrocih povzroča specifična vrsta mikroorganizmov - bakterije rodu Streptococcus. To so gram-negativne kokosove palice (okrogle oblike), združene v grozde. Najpogosteje se razvijejo na ozadju zmanjšane imunosti, oslabljene mikroflore in manifestirajo različne kožne izpuščaje, vnetja, draženje. To so lahko tako lokalne manifestacije na ravni kože, kot tudi sistemske manifestacije na ravni celotnega organizma z nastankom novih žarišč nalezljivega procesa, vnetnih in nekrotičnih območij, infiltratov.
Epidemiologija
Število primerov streptokokne piodermije od leta 2005 pri otrocih, mlajših od 15 let, je ocenjeno na 111 milijonov. [1]Po statističnih podatkih se v približno 45% primerov hitrega razvoja streptoderme s kratko inkubacijsko dobo pojavi v ozadju zmanjšane imunosti, povečane bolečine pri otroku in splošne slabosti telesa.
Pojav streptoderme pri teh otrocih spremljajo bolezni, kot so karies, pulpitis, faringitis, tonzilitis, bronhitis. Mnogi otroci (do 20%) imajo kronične žarišča okužbe v grlu in ustih. [2]To so kronične zobne bolezni (12%), dlesni (10%), adenoidi (2-3%), vnetje mandljev (5-6%), fistule in folikli (do 7%), zamašeni maksilarni sinusi (do 5%). ). V drugih primerih gre za različne akutne in kronične bolezni zgornjih in spodnjih dihal.
V 65,5% primerov streptoderme so bili spremljajoči dejavniki hormonsko neravnovesje, imunsko neravnovesje, povečana reaktivnost in senzibilizacija telesa. V približno 35% primerov se streptoderma po otrokovem bivanju v bolnišnični bolnišnični oskrbi (bolnišnični okužbi) razvije. V približno 5-10% primerov se bolezen razvije v ozadju splošne zastrupitve telesa, v 70% primerov - ob kršenju mikroflore kože, sluznice in ustne votline. Približno 15-20% primerov je posledica hormonskih in imunskih sprememb. V 25% primerov je razvoj bolezni povezan s podhranjenostjo, pomanjkanjem vitaminov, minerali in posameznimi hranili. V 30% primerov je razvoj bolezni povezan s prekomerno telesno težo in povečanim indeksom telesne mase.
Največja pojavnost streptoderme se pojavi pri otrocih, starih od 2 do 5 let, vendar se lahko opazi tudi pri starejših otrocih in odraslih, katerih zasedenost lahko povzroči odrezke ali odrgnine na koži (Adams, 2002; Fehrs, et al., 1987; Wasserzug)., et al., 2009). Ni razlike v občutljivosti med dekleti in fanti.[3]
Vzroki streptoderma pri otroku
Razlog za razvoj streptoderme (glavne) - ena. To je bakterijska okužba, ampak mikroorganizem, ki pripada rodu Streptococcus. Njegovo intenzivno razmnoževanje na podlagi zmanjšane imunosti in zmanjšane odpornosti telesa povzroča intenzivno širjenje vnetnega in infekcijskega procesa, njegovo napredovanje. Drugi vzroki lahko posredno vplivajo - to je gotovo nizka imunost, motnje normalnih presnovnih procesov v telesu, pomanjkanje vitamina, elementi v sledovih, mineralne sestavine. Stik z nalezljivim bolnikom lahko povzroči tudi streptodermo. To lahko vključuje tudi otroka, ki vstopa v središče okužbe (na primer v epidemiološko območje ali območje blaginje med bolnišničnimi okužbami), nespoštovanje sanitarnih in higienskih norm in zahtev, slabe bivalne razmere, ki prispevajo k širjenju okužbe.[4]
Patogeni
Dejavniki tveganja
V nevarnosti so otroci z zmanjšano imunostjo, necepljeni otroci ali otroci, cepljeni brez upoštevanja pravil cepljenja, ki so imeli zaplete s cepivom, pogosto bolne otroke, otroke z dolgotrajnimi ponavljajočimi se boleznimi, kronično okužbo in alergijske reakcije. Vendar je treba omeniti, da pomanjkanje cepljenja negativno vpliva na zdravstveno stanje in lahko povzroči razvoj hudih nalezljivih bolezni in streptoderme.
Med njimi so otroci z različnimi žarišči okužbe, s kroničnimi nalezljivimi in somatskimi boleznimi, vključno z zobozdravstvenim in dermatološkim profilom. Otroci z avitaminozo so ogroženi, še posebej, če je v telesu pomanjkanje vitaminov C in D. Kot kažejo številne študije in klinični primeri, je pomanjkanje vitamina D pri otrocih pogosto povezano z razvojem nalezljivih bolezni različnih stopenj in lokalizacije. Prav tako je treba omeniti, da so pri pomanjkanju tega vitamina bolezni težje in povzročajo številne zaplete.[5], [6], [7]
Poleg tega dejavniki tveganja vključujejo antibiotično zdravljenje, uporabo določenih zdravil s hudimi toksičnimi učinki na telo (antiparazitsko, protiglivično zdravljenje, kemoterapija, zdravljenje tuberkuloze). Na podoben način delujejo močni analgetiki, anestezija, anestezija in celo lokalna anestezija. Dolgotrajno bivanje otroka v bolnišnici zaradi različnih bolezni lahko povzroči tudi razvoj streptoderme, saj je v skoraj vseh bolnišnicah bolnišnična okužba. [8]Ogroženi so po radioterapiji, kemoterapiji, po dolgotrajni hospitalizaciji, operaciji, presaditvi in transfuziji krvi.
Tudi ogroženi so otroci, rojeni z različnimi vrstami intrauterine okužbe, rojstnimi poškodbami, oslabljenimi otroki, otroci z nizko telesno maso, nerazvitostjo ali funkcionalno nezrelostjo telesa, otroci, rojeni prezgodaj, ali v povezavi z operacijo carskega reza.
Patogeneza
Osnova patogeneze je razvoj bakterijske okužbe na koži. Glavni povzročitelj streptoderme pri otroku je streptokokna okužba. Praviloma se razvije v ozadju zmanjšane imunosti, splošnega zmanjšanja odpornosti in vzdržljivosti telesa, pri čemer primanjkuje vitaminov ali mineralov. Praviloma v zgodnjih fazah nizke stopnje bakterijske invazije prizadene le površinske plasti kože. Vendar pa postopoma okužba prizadene globlje plasti kože, oziroma postane težje ozdraviti. Treba je omeniti, da so najpogosteje prizadeti površinski sloji (povrhnjica) ali globoke plasti (sama dermis). V redkih primerih je podkožna maščoba vključena v vnetno-infekcijski proces.
Površinske strukture streptokokov, vključno z družino M proteinov, hialuronsko kapsulo in beljakovinami, ki vežejo fibronektin, omogočajo bakterijam, da se držijo, kolonizirajo in prodrejo v človeško kožo in sluznico [9], [10]pod različnimi okoljskimi pogoji.[11]
Ali je streptoderma nalezljiva pri otrocih?
Pogosto slišite vprašanje, ali je streptoderma nalezljiva pri otrocih? Razumimo to vprašanje. Streptodermo povzroča bakterijska okužba, natančneje, bakterije rodu Streptococcus. Vsaka bakterijska okužba a priori pomeni določeno stopnjo nalezljivosti, saj ima lastnosti, ki se širijo in se prenašajo z ene osebe na drugo, ne glede na to, ali je bolna v odprti obliki ali skrita, ali je samo bakteriološki.[12]
Dejstvo pa je, da se pri enem otroku, ki je bil v stiku z nalezljivim pacientom, bolezen lahko manifestira, v drugem pa ne. Vse je odvisno od stanja imunosti, kot tudi od občutljivosti telesa na nalezljive bolezni. Vsaka oseba ima svojo stopnjo dovzetnosti. Zato je v vsakem primeru treba izhajati iz dejstva, da je bolezen nalezljiva. Z razvojem akutne oblike bolezni je bolje, da se vzdržimo stika z drugimi otroki, da bi zdržali karanteno. To bo pomagalo ne le, da ne bo okužilo drugih otrok, temveč bo olajšalo lažje in hitrejše obolenje brez kakršnihkoli zapletov, saj ne bo prisotna tuja mikroflora, kar le poslabša stanje.
Kako se streptoderma prenaša pri otrocih?
Streptoderma se prenaša na enak način kot številne druge bakterijske bolezni z neposrednim stikom z nalezljivim bolnikom. Bolezen se lahko prenaša s pomočjo stika, stiskanja roke, pri uporabi istega perila, posod, higienskih izdelkov. V nekaterih primerih, s posebno hudo obliko bolezni, se lahko prenaša s kapljicami v zraku.[13]
Če je vaš otrok bolan, morate zagotovo vedeti, kako se pri otrocih prenaša streptoderma, da bi preprečili okužbo drugih otrok. Poskrbite, da vaš otrok ni v neposrednem stiku z drugimi otroki. Naučite ga osnovnim higienskim pravilom: pred hojo in po njem si temeljito umijte roke z milom, zdravite kožo z alkoholom, tinkturami ali losjoni, ki vsebujejo alkohol, ali drugimi antiseptiki. To bo zmanjšalo kontaminacijo kože s patogeno mikrofloro.
Prav tako morate razumeti, da nekaj časa po tem, ko je otrok imel bolezen, ostaja še vedno nosilec bakterij in verjetnost okužbe zdravega otroka je še vedno tam. Zato zdravniki priporočajo vzdrževanje 2-tedenske karantene in preprečevanje, da bi otrok s streptodermo stopil v stik z drugimi otroki. Karanteno je treba hraniti tudi po okrevanju, ker so bakterije še vedno shranjene v telesu in lahko ogrožajo druge otroke.
Čeprav se tega ne strinjajo vsi zdravniki. Nekateri zdravniki so prepričani, da lahko otrok s streptodermo varno komunicira z drugimi otroki. In ne predstavlja nobene nevarnosti za njih. To je posledica dejstva, da se bolezen lahko razvije le pri otroku, ki ima predpogoje za to, in predispozicijo, na primer nizki imunosti ali moteni naravni mikroflori z zmanjšano kolonizacijsko odpornostjo. V nasprotnem primeru se bo telo uprlo infekciji in ne bo dopustilo razvoja bolezni.
Simptomi streptoderma pri otroku
Inkubacijsko obdobje streptoderme pri otrocih je odvisno od številnih dejavnikov. V povprečju je od 1 do 10 dni. Torej, če so imunski sistem in naravna odpornost telesa normalni ali na visoki ravni, se lahko bolezen razvije po 7-10 dneh, in še več po stiku z osebo s streptodermo.
Pogosto obstajajo primeri, ko imunski sistem zavira okužbo in ne dopušča razvoja. V takih primerih se bolezen sploh ne razvije. S šibko imunostjo, visoko občutljivostjo, se lahko bolezen razvije veliko hitreje. Obstajajo primeri, v katerih je bila inkubacijska doba streptoderme pri pogosto bolnih otrocih 1-2 dni (bolezen se je razvila hitro, skoraj takoj po stiku z okužbo).
Glavni simptom je razvoj gnojnega vnetnega procesa na površini kože. Najprej je lahko rahlo pordelost, draženje, ki se postopoma razvije v rdečo (vneto) območje. Zaradi povečane bolečine je to področje nemogoče dotakniti. Pogosto je proces spremlja povečanje telesne temperature, razvoj lokalne reakcije v obliki srbenja, rdečice, nastanka abscesa ali zbijanja. Lahko se oblikujejo ločeni mehurji, ki so napolnjeni z gnojno vsebino (bakterije, odmrle kožne celice, levkociti in limfociti, vključene so tudi druge krvne celice, ki so se preselile v vnetno žarišče).
V naprednejši obliki (kronični) se razvijejo v obliki vlažnih, nezdravih razjed, za katere je značilna povečana bolečina. Nagnjenost k krvavitvam, dolgotrajno neozdravljenje, progresivna rast. V žariščih vnetja je lahko vključena večja in nova koža. Pogosto se ulkusi med seboj spajajo. Na dnu razjede lahko opazimo gnojna in nekrotična območja, napolnjena z gnojnimi masami. Na straneh oblikovanih območij granulacije. Praviloma se takšne razjede dvignejo nad površino zdrave kože, obstajajo znaki infiltracije.
Prvi znaki, kako se streptoderma začne pri otrocih
Če je otrok v stiku z nalezljivim bolnikom, se lahko v inkubacijski dobi razvije streptoderma. Zato se prepričajte, da vprašati, kako se začne streptoderma pri otrocih. Prve znake je treba skrbno spremljati, saj je na začetku ugotovljeno, da je uspešnost nadaljnjega zdravljenja bolezni odvisna. Ni skrivnost, da je uspeh vsakega zdravljenja odvisen od pravočasnega zdravljenja.
Če je bil otrok v stiku s pacientom, ga morate bolj natančno zdraviti. Potrebno je vsakodnevno pregledati telo, da se pojavijo prvi znaki poškodb kože z bakterijsko okužbo. Tako streptokok praviloma prizadene predvsem površinske plasti, tako da se bodo prve reakcije dotikale površinskih plasti. Prvič, to je rdečica, ki lahko zelo srbi, ali pa ne. Kasneje pa se razvije v majhno vrelo ali vnetje.[14]
Pus se razvije, serozna eksudativna reakcija se poveča. Območje okoli prizadetega območja se stisne, vname in boleče. Pogosto se pojavi huda oteklina. Mlohav mehurček (konflikt) se lahko oblikuje na površini. Razpok tega mehurčka praviloma povzroči nastanek novih žarišč vnetnega procesa.
Temperatura pri streptodermi pri otrocih
Pri otrocih s streptodermo lahko temperatura naraste, ker je streptoderma nalezljiva bolezen, ki jo povzroča bakterijska mikroflora. Temperature do 37,2 (subfebrilna temperatura) navadno kažejo na prisotnost okužbe v telesu, pa tudi, da je telo aktiviralo vsa sredstva za boj proti okužbi. To kaže, da je imunski sistem, sistem nespecifične odpornosti, v aktivnem stanju in zagotavlja zanesljivo zaščito pred napredovanjem okužbe. V nekaterih primerih je lahko nizka telesna temperatura znak regenerativnih procesov v telesu. Praviloma pri tej temperaturi ni potrebno ukrepati, vendar morate skrbno spremljati otroka in nadzorovati temperaturni graf - merite temperaturo vsaj 2-krat na dan, hkrati pa zabeležite indikatorje v posebnem temperaturnem listu. To je lahko zelo informativno in koristno za zdravnika, ki bo omogočal sledenje statusu otroka v dinamiki. Vendar to ne izključuje potrebe po posvetovanju z zdravnikom.[15]
Če se temperatura dvigne nad 37,2 (vročinska temperatura), je to ponavadi razlog za skrb. To pomeni, da je telo v napetem stanju in nima virov za boj proti okužbi. V tem primeru je treba otroku kot simptomatsko zdravljenje dati antipiretik. Bolje je dati enostavna orodja, ki so aktivne sestavine - analgin, aspirin, paracetamol. Izdelke za dojenčke, suspenzije in druge antipiretične droge za otroke je najbolje izključiti, saj lahko povzročijo dodatne neželene reakcije, ki vstopajo v napeti organizem, kar lahko poslabša stanje, povzroči napredovanje in širjenje streptoderme.
Če se temperatura v otroku dvigne nad 38 stopinj, je treba sprejeti nujne ukrepe za zmanjšanje temperature. Vsak žar je dovolj. Prav tako jih lahko kombiniramo s klasičnimi protivnetnimi zdravili. Ni priporočljivo dovoliti otroku, da bi zvišal temperaturo nad 38 stopinj, saj nad to temperaturo otrok, za razliko od odraslega, že začne denaturirati krvne beljakovine. Prav tako je treba omeniti, da je pri temperaturah nad 38 stopinj, obremenjenih z bakterijsko okužbo, nujna nujna medicinska oskrba. Če se stanje otroka poslabša, je nemogoče odložiti klic v sili. Če se temperatura ne zmanjša v 3 dneh, se lahko zahteva hospitalizacija. V primerih kakršnegakoli, celo rahlega povišanja temperature pri otrocih v ozadju streptoderme, morate nemudoma obvestiti svojega zdravnika.
Streptoderma pri dojenčku
Pojav znakov streptoderme pri dojenčku je precej nevaren, saj je streptoderma bakterijska bolezen. Pri dojenčku naravna mikrobiocenoza še ni oblikovana. Pri dojenčkih je kolonizacijska odpornost sluznice in kože popolnoma odsotna, prav tako se ne oblikuje imunost. Do tri leta sta mikroflora in imunost otroka enaka imunosti in mikroflore matere. Lastna mikroflora še ni, je v fazi nastajanja, zato je telo najbolj ranljivo in dovzetno za katero koli vrsto okužbe, vključno s streptokokno.[16]
Značilna značilnost streptoderme pri dojenčku je, da trdi, pogosto spremlja vročina, in napreduje hitro, pokriva vse več novih področij kože. V nekaterih primerih lahko tudi streptokokna okužba prizadene sluznico. Pogosto se združuje glivična okužba, kar poslabša stanje in poslabša stanje otroka. Streptoderma pri otroku lahko povzroči črevesno disbakteriozo kot zaplet, ki vodi v resne prebavne motnje, blato. Za bolezen je značilna nagnjenost k kroničenju in ponavljajočemu se toku.
Ko se pojavijo prvi znaki bolezni, se je treba čim prej posvetovati z zdravnikom in opraviti ustrezno zdravljenje od prvih dni. Če se pojavijo zapleti ali napredovanje bolezni, je morda potrebna hospitalizacija. Samozdravljenja ni mogoče ukvarjati, vsa srečanja naj opravi le zdravnik.

